



この記事の冒頭では関連図が『めんどくさい』と感じる気持ちから
関連図の目的と付箋式テンプレでの解決策につながる流れを
リード漫画として表現しています。
私は学生時代、関連図自体は苦手ではなかったけど

めんどくさくて嫌い
と思っていました。
手書きで書かなければならず、書き直しも多い…。
そこも地味に「めんどくさい」と感じる点でした。
でも、今になって思うと、関連図ってとても大事だと気づきました。
看護師として、臨床に出ると、1つのことを見れば良いわけではなく(もちろん、学生の時もそうなんですけどね)、身体も広く看なければいけない。
精神面、社会面なども、より多くのものを看なければならないことを痛感することがあります。
入院患者さんも高齢化しているので、「既往」が多い。
しかも、それを1日7人くらい受け持つことになる…
多くの患者さんを幅広く看ながら、観察したことと、知識を繋げることを、日々行っていかなければなりません。
知識と情報を「繋げる」という練習に、この関連図は本当に適しているんです。
実習では手書き提出を求められることもあるので、途中の修正が多く、時間が溶けやすいのも「関連図」がめんどくさいと思われる悩みどころです。
そこでこの記事では、手書きでも修正しやすい付箋式テンプレ(5ステップ)で関連図を作る方法をまとめました。
さらに、肺炎の完成例と、つまずきやすいポイントの修正方法も紹介します。
【実習がつらいあなたにオススメの記事】


報告が上手くできない
指導者看護師さんや教員の先生に「で?」って言われるのが怖い
そんな人のために、報告が上手くなるためのポイントまとめました
こちら ➡ 看護学生の報告で「で?」と言われる理由|怒られない5つの報告テンプレ|ソラ


【この記事を書いた人】
・看護師/家族ケア専門士として活動
・集中治療室や救急外来~在宅看護や介護施設まで
幅広い現場を経験
・認定調査員として年間60件以上の介護認定調査を実施。
・国立大学非常勤講師(高齢者看護学実習指導教員)
・グリーフケア専門士取得
・カウンセラー(ヒューマンギルド主催:アドラー心理学
カウンセラー養成講座受講)
詳しいプロフィールを知りたい方はこちら
実習が不安、記録が書けない…と悩んでいる方に
関連図の目的|新たな気づきや情報不足を視覚的にチェックする
「関連図って正直めんどくさい。これ、何の意味があるの?」
看護実習で多くの学生が一度は思うことではないでしょうか。
関連図の目的は、集めた情報を「繋がり」として並べ直して、
- 情報どうしの繋がりに抜け・偏りがないか(上手く説明できない繋がりがないか)
- まだ気づけていない問題点やリスク、関連性がないか
を見える化して、視覚的にチェックしやすくするための道具です。
文章のアセスメントだけだと、書いている本人は「分かったつもり」でも、繋がりの根拠の薄さや、繋がりが足りないことに気づきにくいことがあります。
心不全の高齢者を例に考えてみます。
・加齢による筋力低下
・心不全で両下肢に浮腫がある
このように「筋力低下」と「浮腫」という問題が挙がってきました。
看護過程の中で、この2つの問題は別々にアセスメントとしています。
そのため、例えば、「筋力低下」から「転倒リスクが高い」という問題を挙げられたとしても、
・加齢 ⇨ 筋力低下 ⇨ 転倒リスク
・心不全 ⇨ 両下肢の浮腫 ⇨ 足底の感覚低下
・筋力低下が下肢の浮腫に関連している
・浮腫によって足底の感覚が低下が、転倒リスクにも繋がる
ということが、アセスメントの文章の中だけでは気が付きにくいんです。
でも、このように図にすることで、関連性に気が付きやすくできます。
・加齢 ⇨ 筋力低下 ⇨ 転倒リスク
⇩ ⇧
・心不全 ⇨ 両下肢の浮腫 ⇨ 足底の感覚低下
関連図にすると、文章よりも簡潔に、全体の情報をみることができるので、それぞれの関連性・因果関係に気が付けます。
それにより、新しい気づきや情報の不足の発見が起きやすくなります。
関連図は「描く作業」ではなく、考えを整えて精度を上げる作業です。
この目的を押さえておくと、次の章の「アセスメントと関連図がズレると減点」の意味も、ぐっと理解しやすくなります。
アセスメントと関連図は同時進行で進める
関連図は「最後に仕上げるもの」と思われがちです。
ですが、実習ではアセスメントと関連図を同時進行で作っていく方が実はスムーズに看護過程を進められます。
理由はシンプルで、関連図は作成の途中で関係性の修正や上方修正が何度も起きるからです。
先に関連図だけを完成させようとすると、あとからアセスメントが深まったときに
・「足りない情報が出る」
・「矢印の関係が変わる」
などの修正が増えます。
反対に、アセスメントだけを先に固めようとしても、情報のつながりが見えにくく、重要な論点を落としやすくなります。
だからこそ、私のオススメは、
- 関連図で「繋がり」を見ながら考える
- アセスメントで「意味づけ」を深めながら戻る
この往復を小さく繰り返すことです。
このあと紹介する付箋式のテンプレは、同時進行の中で起きやすい「配置のやり直し」を減らし、必要な修正をしやすくするための手順です。
5ステップで作る関連図の書き方テンプレ(手書き・付箋式)
ここでは、実習で使いやすい付箋を使った関連図の作り方をテンプレとして紹介します。
看護学生の記録物って学校によっては手書きで提出するよう求められることが多いのではないでしょうか。
時代の流れで、記録物のパソコンの使用を許可されていくことが考えられます。
しかし、最近はAIツールも増えているので、AI対策として、今後も「手書き」を求められる場面は意外と無くならない可能性があります。
そこでこの章では、手書きでも修正しやすい付箋式で関連図を組み立てるテンプレを紹介します。
関連図は作成途中で配置換えが起きやすく、手書きで最初から書き込むと修正の手間が大きくなります。
付箋を使用することで、情報の配置が固まってから清書する流れになるので、修正の負担が激減するのが、この方法のメリットです。
ステップ1|付箋に情報・問題を書く(色分け+潜在/顕在)
まずは、情報や問題点を付箋に1つずつ書き出します。
できれば付箋を色分けすると、後から見直したときに整理しやすくなります。
例えば
- 白:基本情報・問題
- ピンク:身体的情報・問題
- 青:精神的情報・問題
- 緑:社会的情報・問題
- 黄色:スピリチュアル的情報・問題
というように項目ごとに色分けして、付箋に情報を書いていきます。
また、付箋の縁(ふち)に線を引いて「顕在/潜在」を区別します。
- 顕在的問題:縁に実線
- 潜在的問題:縁に点線
この時点では、配置が確定していないため矢印はまだ書きません。
基本情報(最小セット)
基本情報は、まず以下の項目を押さえればOKです。
- 年齢
- 性別
- 疾患
- 症状(今ある症状=顕在的問題、今はない症状=顕在的問題)
- 治療
- 入院前の状態(入院・受診の主訴)
- 家庭内の関係性・役割
ステップ2|配置ルールを決めて付箋を配置する(今/今後も分ける)
次に、配置のルールを決めて付箋を並べます。例として、次のように配置すると整理しやすいです。
- 真ん中:基本情報(白)
- 左上:身体的(ピンク)
- 右上:精神的(青)
- 左下:社会的(緑)
- 右下:スピリチュアル(黄色)
さらに、この時点で
- 今(入院中・療養中)
- 今後(退院後・在宅に戻った後)
というように、「現在の状態・問題」か「未来の状態・問題かに分けておくと、リスクや看護の方向性が見えやすくなります。
ステップ3|アセスメントと関連図を見比べて不足を追加する
いったん並べた関連図(付箋)と、書いているアセスメントを見比べます。
- 関連図に足りない情報はないか
- アセスメントに書いたのに関連図に反映されていない点はないか
- 新たに気づいた情報・解釈はないか
を確認し、足りない付箋を追加していきます。
ステップ4|自分に質問して「繋がり」と「根拠」を見つける
付箋を眺めながら、次の質問を自分に投げかけます。
- どの情報と繋がりそう?
- なぜそうなる?
- 今後どうなる?(どんなリスクがある?)
- どんな看護や治療が必要になりそう?
- すでに行っている看護介入はある?
特に「なぜそうなる?」の答えが、そのアセスメントの根拠になるので大事な質問になります。
また「すでに行っている看護介入はある?」は、看護介入のおかげで問題が目立っていない部分(=継続が必要な看護)を見つけるための大事な視点です。
この「継続が必要な看護」は、看護介入があることで、問題が解決しているため、問題点として見えにくいポイントです。
学生のアセスメントの中で、一番見落とされがちな問題点になるので、注意してください。
ステップ5|配置が確定したら清書して、最後に矢印を引く
最後に配置が固まったら、付箋の内容を清書し、情報・問題の間に矢印を引いていきます。
先に配置を固めてから矢印を書くことで、「場所が悪くて全部書き直し」が起こりにくくなり、修正も楽になります。
矢印は付箋の「顕在的問題」と「潜在的問題」と同様に
・「顕在的問題につながる情報」は実線
・「潜在的問題につながる情報」は点線
を引いていきます。
配置して矢印を書いた後も、ステップ4の質問をもう一度繰り返しましょう。
そうすると、新たな繋がりや問題点が見えてきて、アセスメントが一段深まります。
関連図とアセスメントがズレると減点|問題点はすべて関連図に反映される
関連図は「きれいに描けているか」よりも、アセスメントと内容が一致しているかが大切です。
アセスメントで書いた問題点が関連図に反映されていなかったり、関連図にあるのにアセスメントに書かれていなかったりすると、指導者からは
・「結論が飛んでいる」
・「根拠が弱い」
・「なぜそう考えたのか分からない」
と見えてしまいます。
アセスメントの内容と関連図の内容が“同じ”になっているかを必ず確認します。
関連図とアセスメントのズレに気づくための5つのチェック
① アセスメントで挙げた「問題点」が全て、関連図に書かれている?
アセスメントで書いた問題点(例:呼吸状態の悪化、喀痰が出せない、不安が強い、活動が低下している等)を、関連図上に書かれているか確認します。
「問題点」が書かれているか確認出来たら、同時にその「問題点」の周りに根拠となる情報が書かれているかも確認します。
② 「なぜ?」➡「なぜならば」と言える“繋がり”がある?
アセスメントの文章は、基本的に
情報(データ)
⇩
解釈(アセスメント)
⇩
問題点(結論)
の流れになっています。
関連図でも同じように、問題点の周りに
- 根拠になる情報(検査・バイタル・所見・訴え)
- その情報の意味(病態やリスク、生活背景)
が置けているかを確認します。
③ 重要なのに関連図に書き落としている情報はない?
関連図とアセスメントのズレが起きやすいのは「書いたのに抜けた」パターンです。
実習中、アセスメントには書いていたのに、関連図に書き忘れた!
という経験、ありますよね。
特に抜けやすいのは次の領域です。
- 治療や看護介入の影響(薬・安静・酸素・点滴・食事制限など)
- ADL・セルフケア(できる/できない、介助量)
- 認知・理解力・不安(指導が入るかどうかに直結)
- 家族関係・役割(退院後の見通しに直結)
④ 逆に、関連図にあるのにアセスメントに書いていない情報はない?
関連図を作っていると、



ここって問題点になるね!



ここも原因になりそう!
というように、書きながら「新しい問題点」や「気付かなかった繋がり」を見つけることがありますよね。
でも、そのときにアセスメントに戻って、書き足していますか?
私は実習中かなりこのミスをしていました。
気が付いたのにアセスメントに追加せずに、実習指導の先生から
「この情報はどこに書いてあるの?」
と指導された覚えがあります。
関連図を作りながら気づいたことを、アセスメントにすぐに追記できているかを確認していきましょう。
⑤ 「顕在/潜在」が混ざっていない?
顕在と潜在が混ざると、アセスメントと関連図の整合が崩れやすくなります。
実線=顕在、点線=潜在を使って、次のように見直します。
- 顕在(今すでに起きている問題)に対して、根拠がそろっているか
- 潜在(今後起こり得るリスク)は、何がリスク要因になっているか言えるか
「潜在なのに、根拠が弱い」「顕在なのに、理由が書けない」と感じたら、関連図の付箋とアセスメントの両方に不足がある合図です。
関連図とアセスメントのズレの見直しタイミング
ズレを防ぐ一番のコツは、最後にまとめて見直すのではなく、途中で小さく見直すことです。
- ステップ3(アセスメントと見比べて不足を追加)の時点で1回
- ステップ4(質問でつながり・根拠・介入を見つける)の後にもう1回
この2回を入れるだけで、「清書してから大修正」の確率がかなり下がります。
関連図を書くための3つのポイント
関連図は、テンプレ通りに作るだけでも形になります。
ただ、「実習で指摘されやすいところ」はだいたい決まっていて、そこを先に押さえると完成度が上がります。
ここでは、関連図を作るときに意識したい3つのポイントをまとめます。
ポイント1:理由(根拠)を足す
一番よくある指摘は「根拠は?」ですよね。
「根拠」―つまり、情報同士をつなげたときに “理由(根拠)” が見えない と、アセスメントは薄く・浅く見えてしまいます。
根拠は、次の3種類のどれか(または複数)で支えられます。
- データの根拠:バイタル、検査値、画像所見、観察所見 など
- 病態の根拠:疾患の機序、治療の影響、副作用 など
- 生活背景の根拠:ADL、食事・水分、睡眠、排泄、家族関係・役割 など
付箋式の場合は、関係がありそうな付箋同士を見つけたら、すぐ矢印を引くのではなく、
「このつながりの根拠は何?」と自分に聞いて、根拠になる付箋(またはメモ)を先に足すとズレにくくなります。
「薄い」と言われた関連図を一段階深くするコツ|例題:85歳心不全Aさん
関連図はまず、患者の基本情報を書いていきます。
基本情報を書き終えたら、次は問題点を書いていきますね。
患者の問題には「顕在的な問題点」と「潜在的な問題点」があります。
今、出現している症状や問題は「顕在的な問題点」
特徴的ではあるが今はない症状や問題は「潜在的な問題点」
これらを、それぞれ関連図に全て書き出していきます。
※「顕在的な問題点」・「潜在的な問題点」については、別記事の「事前学習」のところでも触れています。
実習が始まり患者情報を貰った時点でも「顕在的な問題点」「潜在的な問題点」をある程度、抽出できるため、それを関連図に書いていきます。
詳しくは、下のリンクから「事前学習の仕方」をご覧ください


では、ここから85歳心不全Aさんを例にしてみていきましょう。
まず基本情報として
・氏名:Aさん
・年齢:85歳
・疾患:心不全
実習初日、Aさんの両下肢を見ると「両下肢に浮腫」があることを確認しました。
実習の中に観察できた症状は、「顕在的な問題点」として書き加えます。
(事前情報には無く「潜在的な問題」としていたら、「顕在的な問題」にこの時点で書き直す。)
ここで



浮腫があるってことは、転倒リスクが高いはず!!
とアセスメントしたとします。
ここまでを関連図に落とし込んでみます。
しかし、これだけだと関連図は
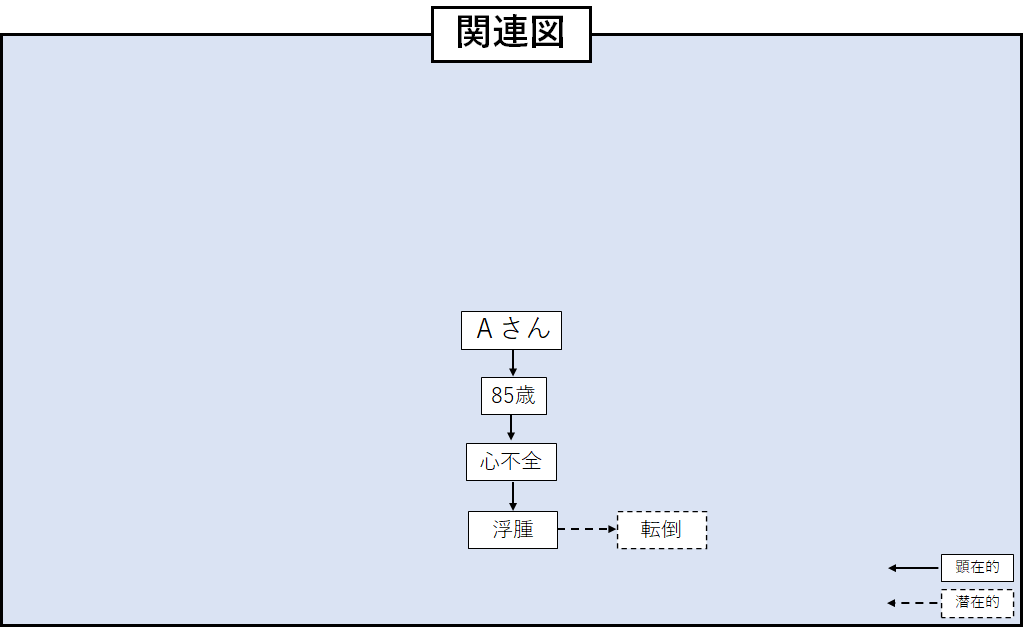

これだけでは、かなり「薄い」関連図ですね。
たぶん指導者さんから
これでは、教員や指導者さんに



85歳の人って、みんな心不全なの?



この人が心不全になった理由があるよね?



心不全が転倒ってどういうこと?
それって根拠は?
…とツッコまれてしまいそうですね。
自分の頭の中では、それぞれ理由や根拠があって、分かっていて矢印を繋げている。
でも、他の人が見たら「何で?」と、ツッコミたくなる所が出てきてしまいます。
※実際にこういった「自分の中で繋がってるけど相手に伝わらない関連図」になってる人は多いです
そこで、次に必要になるのが「理由」です。
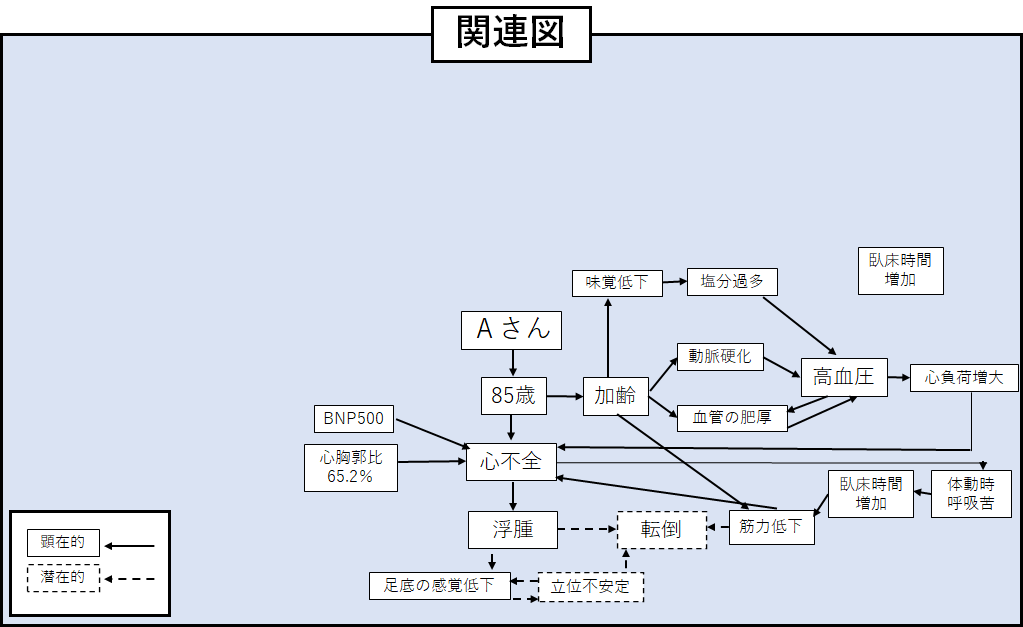

上の関連図のように、それぞれの情報の間に、その「理由」となる検査データや症状など、細かい情報を追加していきます。
※上の関連図は簡単に想像で書いているので、 もっとたくさんの情報入れることができると思います
最初は「85歳➡心不全➡浮腫➡転倒」となっていました。
ここに「85歳➡心不全➡浮腫➡足底の感覚低下➡立位不安定➡転倒」と赤字の部分を付け足してみました。
すると、さっきあった
「なんで心不全になると転倒するの?」
という疑問が見てわかる図になりました。
このように、それぞれの問題点に対して「理由」を付け足していくと、誰が見ても関係性が見やすい関連図になっていきます。
ポイント2:想像を広げる(今後どうなる?を考える)
関連図は「今ある情報」を整理するだけで終わりません。
むしろ実習では、情報を整理したあとに
- 今後どうなる?(どんなリスクがある?)
- どんな看護・治療が必要になりそう?
- 退院後(今後)に問題になりそうなことは?
まで考えられていると、関連図としての価値が一気に上がります。
ここで大事なのは、むやみにリスクを増やすことではなく、関連図に並んだ情報の中から「その人の場合に起こりやすい流れ」を想像することです。
・その人だから起こること
・その人だから起こりやすいこと
つまり、「個別性」を踏まえたアセスメントをするということです。
「個別性」を反映させた看護については、詳しくはこちらの記事に書いています。


個別性を考えたら、優先度が高いものに絞ることも重要なポイントです。
付箋で「今(入院中)/今後(退院後)」を分けておくと、想像が整理しやすくなります。
ポイント3:同時進行のコツ(完成させようとしない)
「アセスメントと関連図は同時進行する」ための実践のコツを具体化していきます。
関連図が進まないときは、たいてい「完成させよう」として止まっているときです。
関連図は作成途中で修正が出るのが普通なので、次のように小さく進めるのがオススメです。
- まずは付箋を並べる(配置が動かせる状態にする)
- 付箋をカテゴリー(基本情報、身体、精神、社会、スピリチュアル)に分けて、カテゴリー内での繋がりを考える
- つながりは仮でOK。「なぜ?」の根拠になりそうな付箋を足していく
- カテゴリー(基本情報、身体、精神、社会、スピリチュアル)外での繋がりを探してみる
- アセスメントを書きながら、足りない付箋を追加する(ステップ3に戻る)
- 気づきが増えたら配置を直す(清書は最後)
この動き方をすると、「清書してから大修正」が減り、関連図が“考える道具”として機能しやすくなります。
【迷ったらここ👉】関連図に入れる項目チェックリスト
関連図がぐちゃぐちゃになる原因の多くは、「情報が足りない」よりも、大事な情報が抜けている/偏っていることです。
ここでは、付箋を書き出すときに使えるチェックリストをまとめます。
迷ったら、まずはこの項目がそろっているか確認してください。
基本情報(付箋:白)
- 年齢
- 性別
- 疾患(主疾患・既往歴・合併症)
- 治療(薬剤・処置・点滴・酸素・安静度・食事指示など)
- 看護介入(オムツ交換、体位変換、移乗、離床など)
- 入院前の状態(主訴/入院・受診のきっかけ)
- 家庭内の関係性・役割(同居者、介護力、キーパーソンなど)
身体的情報・問題(付箋:ピンク)
- 主観症状(S):息苦しさ、痛み、だるさ、食欲など
- 客観情報(O):バイタル、観察所見(呼吸数、肺音、皮膚状態、浮腫、意識など)
- 検査・画像:血液検査、尿、X線/CT、など(関連するものを優先)
- 排泄:尿量、便秘/下痢、失禁、排尿パターン
- 栄養・水分:食事摂取量、嚥下、制限、脱水傾向
- 睡眠・休息:眠れているか、夜間覚醒の理由
- 活動・ADL:歩行、移動、清潔、更衣、トイレ、介助量
- 疼痛・不快:部位、程度、増悪/軽快因子、薬の効果の程度
- リスク(身体面):誤嚥、感染、褥瘡、DVT、転倒など(根拠があるものに絞る)
精神的情報・問題(付箋:青)
- 不安・恐怖・ストレス(何が不安かまで)
- 意欲・自己効力感(やる気、あきらめ、意欲低下)
- 認知・理解力(説明の理解、指示の通りやすさ)
- せん妄リスク(睡眠、環境変化、薬剤、見当識など)
- コーピング(困ったときにどう対処するタイプか)
社会的情報・問題(付箋:緑)
- 家族背景(同居/別居、支援者、関係性)
- 役割(家庭内の役割、仕事、育児、介護)
- 経済面・制度(必要なら:介護保険、障害制度、生活状況)
- 住環境(段差、トイレ、浴室、手すり、動線)
- 退院後の生活像(誰が何を担えるか、通院手段など)
スピリチュアル的情報・問題(付箋:黄)
ここはアセスメントが苦手な人が多い項目です。
無理に難しく考えず、「その人が大切にしていること」を拾うイメージでOKです。
- 価値観・生きがい(何を大事にしているか)
- 本人の希望(どう過ごしたいか、退院後の希望)
- これまでの生き方(支えになっていること、譲れないこと)
- 喪失感・落ち込み(役割や生活の変化への受け止め)
追加チェック(抜けやすいのに重要なポイント!)
- 「治療の影響」が関連図に反映されているか(安静・酸素・薬剤・点滴・制限)
- 情報が「今(入院中)」と「今後(退院後)」が分けて考えられているか
- 「顕在(実線)」と「潜在(点線)」が混ざっていないか
- 付箋同士が「理由」で繋がっていて人に説明できるか(意味づけできるか)
病態関連図とは?関連図との違いと使い分け(短め)
ときどき学生から「関連図」と「病態関連図」の違いについて質問を受けることがあります。
「関連図」と「病態関連図」は似ていますが、役割が少し違うことで分かれています。
ここでは「関連図」と「病態関連図」の役割の違いについて、簡単に解説していきます。
病態関連図:体の中で起きていることを“病態の流れ”で整理する
病態関連図は、疾患を中心にして
原因 → 病態(体の中の変化) → 症状・検査データ
のつながりを整理するものです。
たとえば肺炎なら、
炎症が起きることで分泌物が増え、換気やガス交換がうまくいかず、呼吸状態に影響する…
というように、「なぜその症状やデータが出るのか」を説明できる形にします。
関連図:病態だけでなく、生活・心理・家族も含めて“看護として見える形”にする
一方で、実習で求められる「関連図」は、病態の流れだけでは終わりません。
病態に加えて、
- 治療の影響(薬・安静・酸素・制限など)
- ADLやセルフケア、栄養・睡眠・排泄
- 不安や理解力
- 家庭内の関係性・役割、退院後の生活
なども含めて、その人にとっての問題点やリスクが見えるように整理します。
つまり関連図は、看護問題を導くための土台です。
簡単に言えば
病態関連図が「肺炎」を看るためのもの
関連図は「肺炎の○○さん」を看るためのもの
という感じですね。
使い分け(迷ったときの結論)
- 「なぜこの症状?なぜこのデータ?」が説明できないとき → 病態関連図で病態の流れを整理する
- 「看護として何が問題?何を優先?」を整理したいとき → 関連図(生活・心理・社会まで含む)に広げる
まず病態の太い流れを押さえてから、関連図に展開すると、矢印の理由(根拠)がつきやすくなります。
完成例|肺炎の関連図(書き方の流れ)
ここでは「肺炎」を例に、付箋式テンプレで関連図を組み立てる流れを紹介します。
※肺炎のタイプや治療内容、患者さんの生活背景によって変わる部分もあるため、まずは基本の流れを押さえた上で、受け持ち患者さんの情報に置き換えてください。
中心の決め方(例:呼吸困難/痰が出せない など)
肺炎の関連図は、中心(真ん中)に何を置くかで全体の見え方が変わります。
迷ったら、まずは「今いちばん困っている状態・症状」を中心に置くのがおすすめです。
中心の候補例:
- 呼吸困難(息苦しさ)
- 喀痰排出困難(痰が出せない/絡む)
- 発熱
- 活動耐性低下(動くと息切れ)
この例では、中心を 「呼吸困難」 とします。
(受け持ち患者さんが「痰が絡んで苦しい」「咳が弱い」などが強ければ、中心を喀痰排出困難にしてOKです)
病態の太い流れ(まずは要素を少なめにして“1本”通す)
次に、肺炎の「病態の流れ」を、付箋(要素)を少なめにして整理します。
細かく書きすぎると全体が見えにくくなるので、最初は大きな流れを優先します。
例(病態の基本の流れ):
- 肺炎(感染・炎症)
→ 気道分泌物が増加/ガス交換が妨げられる
→ 換気や酸素化がうまくいかない
→ 低酸素傾向・SpO₂低下・呼吸仕事量増加
→ 呼吸困難(中心)
ここで作っているのは「骨格」です。
この骨格ができると、あとから「治療」「生活」「心理」を足しても、関連が崩れにくくなります。
根拠データの置き方(「なぜ?」を付箋で支える)
病態の流れを作ったら、そのつながりが成り立つ理由(根拠)を、患者さんの情報で補強します。
ポイントは、根拠になる情報を、関係する要素の近くに置くことです(あとで見返したときに理由がすぐ分かります)。
根拠の例(患者さんにあるものを選ぶ):
- SpO2低下/酸素投与が必要
- 呼吸数増加、努力呼吸
- 咳嗽、痰(量・色・粘稠度)
- 発熱
- 炎症反応(WBC/CRPなど)
- 聴診所見(ラ音など)
- 画像所見(胸部X線/CTの陰影など)
この段階で、自分にこう質問すると整理が進みます。
- 「このつながりの根拠はどれ?」
- 「呼吸困難に直結している情報は何?」
- 「痰はどこに関係している?」
- 「治療(酸素・薬・安静)はどこに影響している?」
根拠が弱いところが見つかったら、
- 観察・情報収集が足りない(情報不足)
- つなげ方が違う(解釈の修正)
のどちらかです。付箋式なら、ここで配置や内容を修正しやすいのがメリットです。
看護問題への落とし方(関連図→看護過程)
関連図が「病態の説明」で止まると、看護につながりにくくなります。
最後に「看護問題(看護で関われる形)」へ言い換えます。
中心が「呼吸困難」の場合、看護問題の例は次のように出せます(患者さんに合うものを選びます)。
- 呼吸状態が悪化しやすい状態(低酸素傾向、呼吸苦、痰の量など)
- 喀痰排出が不十分になりやすい状態(痰が絡む、咳が弱い、高齢、脳梗塞など)
- 活動量低下(動くと息切れ、ADLが落ちる等があれば)
- 休息・睡眠の障害(咳嗽・呼吸苦で眠れない、安楽な体位など)
- 不安(息苦しさや入院への不安が強いなど)
ここで大事なのは、関連図に戻って
- その看護問題の根拠はどの付箋か
- 関連する要因はどの付箋か
を指させる状態にすることです。指させない場合は、関連図かアセスメントのどちらかに不足がある合図です。
肺炎例のまとめ(作業の流れ)
- 中心(真ん中)を1つ決める(例:呼吸困難)
- 病態の流れを、要素を少なめにして整理する
- 根拠データ(観察・検査・所見)を近くに置いて補強する
- 看護問題へ言い換え、関連図とアセスメントの整合を確認する
- 配置が固まったら清書して矢印を引く(手書き提出用)
つまずきやすいポイントと修正方法
関連図は「最初から完璧に仕上げるもの」ではなく、作りながら何度も修正して完成度を上げていくものです。
ここでは、実習でつまずきやすいポイントと、付箋式での直し方をまとめます。
つまずき1:付箋が多すぎて、何が重要か分からない
原因:情報を全部入れようとしている
修正:中心(真ん中)に直結する付箋だけ残し、その他は一度「別エリア」に退避します。
→ 「中心に関係する?」で仕分けるだけで整理できます。
つまずき2:つながりはある気がするのに「なぜ?」が言えない
原因:
- 根拠(理由)になる情報が足りない
- いっきに情報から問題にアセスメントが飛び過ぎている
- 付箋の置き場所が遠い
修正:「なぜそうなる?」の答えになる付箋(検査・所見・病態メモ)を追加し、関係する付箋の近くへ移動します。
→ 根拠が付箋で指させる状態にすると、アセスメントも書きやすくなります。
つまずき3:矢印を引いたけど、後から配置を変えたくなる
原因:配置が固まる前に清書・矢印まで進めている
修正:一度矢印を消して、付箋だけの状態に戻します。配置を直してから、最後に清書します。
→ 付箋式はこの「戻れる」のが強みです。
つまずき4:関連図とアセスメントが噛み合わない(ズレる)
原因:関連図にない内容をアセスメントで書いている/逆もある
修正:
- アセスメントの「問題点」を指させる付箋があるか確認
- 指させないなら付箋を追加
- 逆に説明できない付箋は、意味づけするか削除
つまずき5:潜在(リスク)ばかり増えて収拾がつかない
原因:リスクを思いついた順に足している
修正:点線(潜在)の付箋は、「なぜその人に起きやすいのか」を根拠で指させるものだけ残します。
→ 指させたものの中で、生命維持や苦痛に関する問題から優先順位を高く考える
つまずき6:スピリチュアルが書けない/浮いてしまう
原因:「立派な言葉」を書こうとしている
修正:「本人が大事にしていること」「望む生活」「譲れないこと」を短い言葉で付箋にします。
→ 無理に増やさず、1〜2枚でも十分です。
つまずき7:どこから直せばいいか分からない
修正の順番(おすすめ)
- 中心(真ん中)を確認
- 中心に直結する付箋だけ残す(整理)
- 「なぜ?」の根拠付箋を足す
- アセスメントと見比べてズレを潰す
- 最後に清書・矢印
まとめ
関連図は「きれいに描くこと」が目的ではなく、アセスメントのズレや不足に気づくための道具です。だからこそ、アセスメントと関連図は同時進行で進めると精度が上がります。
手書きで関連図を作るときは、途中で配置換えが起こりやすいので、最初から清書せずに付箋式で組み立てるのがおすすめです。
最後に、この記事の要点をもう一度まとめます。
- 同時進行が基本:関連図⇄アセスメントを往復して、ズレや不足をその都度修正する
- 付箋式テンプレ(手書き):
①付箋に情報・問題を書く(色分け/顕在=実線・潜在=点線)
②配置ルールで並べる(今/今後も分ける)
③アセスメントと見比べて不足を追加
④質問でつながり・根拠・介入を見つける
⑤配置が固まってから清書して矢印 - チェックリストで抜けを防ぐ:基本・身体・精神・社会・スピの偏りを整える
- 肺炎の例:中心→病態の太い流れ→根拠データ→看護問題、の順で整理すると作りやすい
- つまずいたら修正:付箋を動かして整理→根拠を足す→ズレを潰す→最後に清書
関連図がうまくいかないときは、「才能がない」のではなく、途中で修正が必要なだけです。付箋で動かせる形にして、少しずつ整えていきましょう。
関連図で大事なのは「ここ意外と繋がるかもしれない」という想像力です。
ちょっと強引でも良いので、「繋がるかもしれない」という想像をどんどん膨らませていきましょう。
そうすると



あれ?じゃあ、こんな問題点もあるかもしれない
と、いろんなことが見えてきます。
苦手でめんどくさい関連図ですが、自分の能力アップには、かなり役立ってくれるので、うまく活用していきましょう。
もっと、こんなことを知りたい
ここを詳しく書いてほしい
などの要望がありましたら、コメントいただけると嬉しいです。
他にも。実習がつらい、記録が苦手という方のために、「事前学習の仕方」から「上手な振り返りの発表の仕方」までのポイントを書いているので、良かったら参考にしてみてください


SoRaでは
近くであれば直接
遠くでもPCやスマートフォンを使って
リモートで
看護学生向けに家庭教師をしています
実習や国家試験の勉強
看護過程など
何かお困りごとがありましたら
遠慮なくご相談ください
ご予約はこちらまで
お問い合わせはこちらまで







コメントいただけると嬉しいです